psoriasis(Psoriasis) est une maladie cutanée chronique très courante, connue depuis l’Antiquité. La prévalence varie entre 0, 1 et 3% selon les pays. Cependant, ces chiffres ne reflètent que la proportion de psoriasis chez les patients atteints d'autres dermatoses ou la fréquence de son apparition chez les patients atteints de maladies internes. Étant donné que la maladie est souvent localisée et inactive, les patients ne demandent généralement pas d'aide aux établissements médicaux et ne sont donc enregistrés nulle part.
Le principal lien pathogénétique qui provoque l'apparition d'éruptions cutanées est une activité mitotique accrue et une prolifération accélérée des cellules épidermiques, ce qui conduit les cellules des couches inférieures à « pousser » les cellules supérieures, empêchant ainsi leur kératinisation. Ce processus est appelé parakératose et s'accompagne d'une desquamation sévère. Les processus immunopathologiques locaux associés à l'interaction de diverses cytokines - facteur de nécrose tumorale, interférons, interleukines, ainsi que lymphocytes de diverses sous-populations, sont d'une grande importance pour le développement de lésions psoriasiques de la peau.
Le déclencheur de l'apparition de la maladie est souvent un stress sévère - ce facteur est présent dans l'anamnèse de la plupart des patients. D'autres facteurs déclenchants comprennent les traumatismes cutanés, les médicaments, l'abus d'alcool et les infections.
De nombreuses maladies de l’épiderme, du derme et de tous les systèmes corporels sont étroitement liées et ne peuvent expliquer individuellement le mécanisme de développement de la maladie.
Il n’existe pas de classification généralement acceptée du psoriasis. En plus du psoriasis ordinaire (vulgaire), on distingue traditionnellement les formes érythrodermiques, arthropathiques, pustuleuses, exsudatives, en gouttes et palmoplantaires.
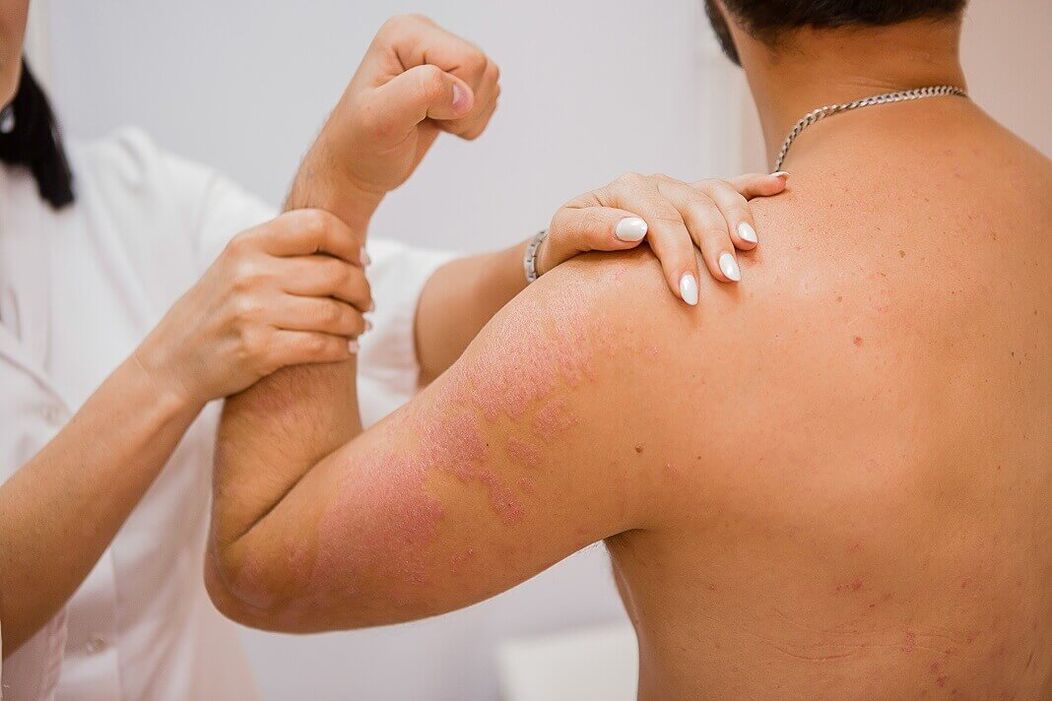
Le psoriasis normal se manifeste cliniquement par la formation de papules plates clairement séparées de la peau saine. Les papules sont de couleur rouge rosé et couvertes d'écailles lâches blanc argenté. D'un point de vue diagnostique, un groupe intéressant de symptômes apparaît lors du grattage des papules, appelé la triade du psoriasis. Tout d'abord, il se produit le phénomène de "tache de stéarine", qui se caractérise par un détachement accru lors du grattage, à la suite duquel la surface des papules ressemble à une goutte de stéarine. Après avoir retiré les écailles, on observe le phénomène de "film final". , qui se présente sous la forme d'une surface humide et brillante des éléments. Par la suite, avec un grattage supplémentaire, le phénomène de « rosée sanguine » est observé - sous la forme de gouttelettes de sang ponctuelles et non fusionnées.
L'éruption cutanée peut apparaître sur n'importe quelle partie de la peau, mais elle est principalement localisée sur la peau des articulations du genou, du coude et du cuir chevelu, où la maladie débute très souvent. Les papules psoriasiques se caractérisent par leur tendance à se développer périphériquement et à se fondre en plaques de tailles et de formes variables. Les plaques peuvent être isolées, petites ou grandes, et occuper de vastes zones de la peau.
Dans le psoriasis exsudatif, le type de desquamation change : les écailles deviennent gris jaunâtre et se collent les unes aux autres pour former des croûtes bien ajustées à la peau. Les éruptions cutanées elles-mêmes sont plus légères et plus gonflées que dans le psoriasis normal.
Le psoriasis des paumes et des plantes peut être considéré comme une lésion isolée ou en combinaison avec des lésions ailleurs. Elle se manifeste sous la forme d'éléments typiques de papulo-plaque et de lésions hyperkératosiques ressemblant à des callosités avec des fissures douloureuses ou des éruptions pustuleuses.
Le psoriasis affecte presque toujours les plaques à ongles. Le plus pathognomonique est l'apparition d'impressions ponctuelles sur les plaques à ongles, qui donnent à la plaque à ongles une ressemblance avec un dé à coudre. On peut également observer un relâchement des ongles, des bords cassants, une décoloration, des sillons transversaux et longitudinaux, une déformation, un épaississement et une hyperkératose sous-unguéale.
L'érythrodermie psoriasique est l'une des formes les plus graves de psoriasis. Il peut se développer en raison de la progression progressive du processus du psoriasis et de la fusion des plaques, mais il survient le plus souvent sous l'influence d'un traitement irrationnel. Avec l'érythrodermie, la peau entière prend une couleur rouge vif, gonfle, s'infiltre et pèle abondamment. Les patients souffrent de fortes démangeaisons et leur état général se détériore.
Radiologiquement, diverses modifications du système osseux et articulaire peuvent être observées chez la plupart des patients sans aucun signe clinique de lésion articulaire. Ces changements comprennent l'ostéoporose périarticulaire, le rétrécissement de l'espace articulaire, les ostéophytes et le décollement kystique du tissu osseux. Le spectre des manifestations cliniques peut aller d’une arthralgie légère jusqu’à l’apparition d’une arthrose ankylosante invalidante. Cliniquement, on note un gonflement des articulations, une rougeur de la peau au niveau des articulations touchées, des douleurs, une mobilité limitée, des déformations articulaires, une ankylose et des mutilations.
Le psoriasis pustuleux se manifeste sous la forme d'éruptions cutanées généralisées ou limitées, localisées principalement sur la peau des paumes et des plantes. Bien que le principal symptôme de cette forme de psoriasis soit l’apparition de pustules sur la peau, qui en dermatologie sont considérées comme une manifestation d’une infection pustuleuse, le contenu de ces cloques est généralement stérile.
Le psoriasis en gouttes survient le plus souvent chez les enfants et s'accompagne d'une éruption soudaine de petits éléments papuleux dispersés sur la peau.
Le psoriasis survient à peu près aussi souvent chez les hommes que chez les femmes. Chez la plupart des patients, la maladie commence à se développer avant l’âge de 30 ans. Chez de nombreux patients, il existe un lien entre les exacerbations et la saison : la maladie s'aggrave plus souvent pendant la saison froide (forme hivernale), beaucoup moins souvent en été (forme estivale). À l’avenir, cette dépendance pourrait changer.
Il existe trois stades de psoriasis : progressif, stationnaire et régressif. Le stade progressif est caractérisé par une croissance en périphérie et l'apparition de nouvelles lésions, notamment aux sites de lésions antérieures (réaction isomorphe de Koebner). Au stade de régression, on observe une diminution ou une disparition des infiltrations autour du périmètre ou au centre des plaques.
Le psoriasis vulgaire se différencie du parapsoriasis, de la syphilis secondaire, du lichen plan, du lupus érythémateux discoïde et de la dermatite séborrhéique. Des difficultés surviennent dans le diagnostic différentiel du psoriasis palmoplantaire et arthropathique.
Avec le psoriasis vulgaire, le pronostic à vie est favorable. Avec l'érythrodermie, le psoriasis arthropathique et pustuleux généralisé, l'invalidité et même la mort sont possibles en raison de l'épuisement et du développement d'infections graves.
Le pronostic reste incertain quant à la durée de la maladie, la durée de la rémission et des exacerbations. Les éruptions cutanées peuvent persister pendant une longue période, pendant de nombreuses années, mais le plus souvent, les exacerbations alternent avec des périodes d'amélioration et de récupération clinique. Des périodes de récupération clinique spontanées et à long terme sont possibles chez une proportion importante de patients, en particulier ceux qui ne subissent pas de traitement systémique intensif.
Les traitements irrationnels, l'automédication et le recours aux « guérisseurs » aggravent l'évolution de la maladie et conduisent à l'exacerbation et à la propagation des éruptions cutanées. Pour cette raison, l'objectif principal de cet article est de fournir une brève description des méthodes modernes de traitement. cette maladie.
Il existe aujourd’hui diverses méthodes pour traiter le psoriasis ; Des milliers de médicaments différents sont utilisés pour traiter cette maladie. Mais cela signifie seulement qu'aucune des méthodes ne donne un effet garanti et ne guérit pas complètement la maladie. De plus, la question de la guérison ne se pose pas : la thérapie moderne ne peut que minimiser les manifestations cutanées, sans affecter de nombreux facteurs pathogénétiques actuellement inconnus.
Le traitement du psoriasis est effectué en tenant compte de la forme, du stade, du degré de prévalence de l'éruption cutanée et de l'état général du corps. Le traitement est généralement complexe et implique une combinaison de médicaments externes et systémiques.
Lors du traitement, la motivation du patient, sa situation familiale, son statut social, son mode de vie et son abus d'alcool sont d'une grande importance.
Les méthodes de traitement peuvent être divisées dans les domaines suivants : thérapie externe, thérapie systémique, physiothérapie, thérapie climatique, méthodes alternatives et traditionnelles.
Thérapie externe
Dans le cas du psoriasis, le traitement avec des médicaments externes est de la plus haute importance. Dans les cas bénins, le traitement commence par des mesures locales et se limite à celles-ci. Les médicaments à usage topique ont généralement moins d’effets secondaires, mais leur efficacité est inférieure à celle d’un traitement systémique.
A un stade avancé, le traitement externe est réalisé avec la plus grande précaution afin de ne pas aggraver l’état de la peau. Plus l’inflammation est intense, plus la concentration de la pommade doit être faible. Habituellement, le traitement du psoriasis à ce stade se limite à une crème spéciale, une pommade salicylique à 0, 5-2 % et des bains aux herbes.
Aux stades stationnaires et régressifs, des médicaments plus actifs sont indiqués - pommade à 5 à 10 % de naphtalane, pommade salicylique à 2 à 5 %, pommade à 2 à 5 % de goudron de soufre, ainsi que de nombreuses autres méthodes thérapeutiques.
Dans les conditions modernes, lors du choix d'une méthode thérapeutique ou d'un médicament spécifique, le médecin doit être guidé par les protocoles et formulaires officiels élaborés par les autorités sanitaires compétentes. Le Guide fédéral d'utilisation des médicaments (édition IV) recommande des médicaments stéroïdiens, des pommades salicyliques et des préparations à base de goudron pour le traitement local des patients atteints de psoriasis.
Nous nous concentrerons principalement sur les médicaments spécifiés dans les manuels.
Actifs hydratants.Adoucit la surface squameuse des éléments psoriasiques, réduit la tension cutanée et améliore l'élasticité. Utilisez des crèmes à base de lanoline et des vitamines. Selon la littérature, des effets cliniques (réduction des démangeaisons, de l'érythème et de la desquamation) sont obtenus chez un tiers des patients, même après une exposition aussi légère.
Préparations d'acide salicylique. On utilise généralement des pommades avec une concentration de 0, 5 à 5 % d'acide salicylique. Il a des effets antiseptiques, anti-inflammatoires, kératoplastiques et kératolytiques et peut être utilisé en association avec du goudron et des corticostéroïdes. La pommade salicylique adoucit les couches squameuses des éléments psoriasiques et renforce également les effets des stéroïdes locaux en augmentant leur absorption. Il est donc souvent utilisé en combinaison avec ceux-ci.
Préparations à base de goudron. Ils ont longtemps été utilisés sous forme de pommades et de pâtes à 5 à 15 %, souvent en association avec d’autres médicaments locaux. Dans notre pays, on utilise des pommades au goudron de bois (généralement de bouleau), dans certains autres pays, au goudron de houille. Ce dernier est plus actif, mais, selon nos scientifiques, aurait des propriétés cancérigènes, bien que de nombreuses publications et expériences étrangères ne le confirment pas. Le goudron est supérieur en efficacité à l'acide salicylique et possède des propriétés anti-inflammatoires, kératoplastiques et anti-peeling. Son utilisation dans le psoriasis est également due à son effet sur la prolifération cellulaire. Lors de la prescription de préparations à base de goudron, il convient de prendre en compte leur effet photosensibilisant et le risque de détérioration de la fonction rénale chez les personnes atteintes de maladies néphrologiques.
Des shampooings contenant du goudron sont utilisés pour se laver les cheveux.
Huile de Naftalan. Un mélange d'hydrocarbures et de résines, contient du soufre, du phénol, du magnésium et de nombreuses autres substances. Les préparations à base d'huile de Naftalan ont des propriétés anti-inflammatoires, résorbables, antiprurigineuses, antiseptiques, exfoliantes et réparatrices. Des onguents et des pâtes contenant 10 à 30 % de naphtalane sont utilisés pour traiter le psoriasis. L'huile de Naftalan est souvent utilisée en combinaison avec du soufre, de l'ichtyol, de l'acide borique et de la pâte de zinc.
Thérapie locale aux rétinoïdes. Le premier rétinoïde topique efficace approuvé pour le traitement du psoriasis. Ce médicament n'est pas encore enregistré dans notre pays. Il s'agit d'un gel à base d'eau et est disponible en concentrations de 0, 05 et 0, 1 %. En termes d'efficacité, il est comparable aux corticostéroïdes puissants. Les effets secondaires comprennent des démangeaisons et une irritation cutanée. L’un des avantages de ce médicament est sa rémission plus longue que celle du GCS.
Des hydroxyantrones synthétiques sont actuellement utilisées.
En tant qu'analogue de la chrysarobine naturelle, elle a un effet cytotoxique et cytostatique, entraînant une réduction de l'activité des processus oxydatifs et glycolytiques dans l'épiderme. Cela réduit le nombre de mitoses dans l’épiderme ainsi que l’hyperkératose et la parakératose. Malheureusement, le médicament a un effet irritant local prononcé et des brûlures peuvent survenir au contact d'une peau saine.
Dérivés du gaz moutarde
Ils contiennent des agents blister – gaz moutarde et trichloroéthylamine. Le traitement avec ces médicaments est effectué avec une grande prudence, en appliquant initialement des pommades à faible concentration sur de petites lésions une fois par jour. S'ils sont bien tolérés, la concentration, le domaine d'application et la fréquence d'utilisation augmentent. Le traitement est effectué sous surveillance médicale stricte avec des analyses de sang et d’urine hebdomadaires. Ces médicaments ne sont pratiquement plus utilisés, mais sont très efficaces au stade stationnaire de la maladie.
Pyrithione de zinc. Ingrédient actif, produit sous forme d'aérosols, de crèmes et de shampoings. Il a des effets antimicrobiens, antifongiques et antiprolifératifs – il supprime la croissance pathologique des cellules épidermiques en état d’hyperprolifération. Cette dernière propriété détermine l'efficacité du médicament contre le psoriasis. Le médicament soulage l'inflammation, réduit l'infiltration et le détachement des éléments psoriasiques. Le traitement dure en moyenne un mois. Pour traiter les patients présentant des lésions du cuir chevelu, un aérosol et un shampooing sont utilisés, et pour les lésions cutanées, un aérosol et une crème sont utilisés. Le médicament est utilisé deux fois par jour, le shampooing est utilisé trois fois par semaine. Dans notre pays, l'efficacité clinique et la tolérabilité de toutes les formes posologiques de pyrithionate de zinc sont étudiées depuis 1995. Selon les conclusions des principaux centres dermatologiques, l'efficacité du médicament dans le traitement des patients atteints de psoriasis atteint 85 à 90 %. Sur la base des données publiées dans des revues par d'éminents spécialistes de ces centres et d'autres, une guérison clinique peut être obtenue après seulement trois à quatre semaines de traitement. L'effet se développe progressivement, mais il est très important que les résultats du traitement soient visibles à la fin de la première semaine après le début de la prise du médicament: les démangeaisons sont considérablement réduites, la desquamation est éliminée et l'érythème devient plus pâle. Une réalisation aussi rapide de l'effet clinique conduit à une amélioration rapide de la qualité de vie des patients. Le médicament est bien toléré. Approuvé pour les 3 ans et plus.
Pommades à la vitamine D3. Une préparation synthétique de vitamine D est utilisée pour le traitement local depuis 19873. De nombreuses études expérimentales ont montré que le calcipotriol inhibe la prolifération des kératinocytes, accélère leur différenciation morphologique, affecte les facteurs du système immunitaire cutané qui régulent la prolifération cellulaire et possède des propriétés anti-inflammatoires. Sur notre marché, il existe 3 médicaments de ce groupe provenant de différents fabricants. Le médicament est appliqué sur les zones cutanées affectées 1 à 2 fois par jour. L'efficacité des pommades avec D3correspond à peu près à l'effet des pommades corticostéroïdes des classes I, II et, selon J. Koo, même de classe III. Lors de l'utilisation de ces pommades, la majorité des patients (jusqu'à 95 %) ressentent un effet clinique prononcé. Cependant, pour obtenir un bon effet, cela peut prendre un temps assez long (de 1 mois à 1 an) et la zone touchée ne doit pas dépasser 40 %. Des expériences positives avec cette substance ont été rapportées chez des enfants. Le médicament a été utilisé deux fois par jour et un effet prononcé a été observé à la fin de la quatrième semaine de traitement. Aucun effet secondaire n'a été noté.
Médicaments corticostéroïdes. Ils sont utilisés dans la pratique médicale comme agents externes depuis 1952, lorsque l’efficacité de l’utilisation externe des stéroïdes a été démontrée pour la première fois. A ce jour, une cinquantaine de principes actifs glucocorticoïdes à usage externe ont été enregistrés sur le marché pharmaceutique. Cela rend sans aucun doute difficile le choix d’un médecin qui doit disposer d’informations sur tous les médicaments. Selon la même enquête, les corticostéroïdes les plus couramment prescrits pour le psoriasis comprennent également des préparations combinées.
L’effet thérapeutique des corticoïdes externes repose sur un certain nombre d’effets potentiellement bénéfiques :
- effet anti-inflammatoire (vasoconstriction, résolution de l'infiltrat inflammatoire) ;
- épidermostatique (effet antihyperplasique sur les cellules épidermiques) ;
- Anti allergène;
- effet analgésique local (élimination des démangeaisons, brûlures, douleurs, sensation de tension).
Les changements dans la structure des GCS ont influencé leurs propriétés et leur activité. C'est ainsi qu'est apparu un groupe assez important de médicaments, différant par leur structure chimique et leur activité. L'acétate d'hydrocortisone n'est désormais pratiquement plus utilisé pour le psoriasis ; il est utilisé dans des essais cliniques à des fins de comparaison avec des médicaments nouvellement fabriqués. Par exemple, en supposant que l’activité de l’hydrocortisone soit égale à une, l’activité de l’acétonide de triamcinolone est de 21 unités et celle de la bétaméthasone est de 24 unités. Parmi les médicaments de deuxième classe contre le psoriasis, le pivalate de fluméthasone est le plus couramment utilisé en association avec l'acide salicylique, et les plus modernes sont les corticostéroïdes non fluorés. En raison du risque minime d'effets secondaires, les pommades et crèmes à base d'aclométasone sont approuvées pour une utilisation sur les zones sensibles (visage, plis cutanés), pour le traitement des enfants et des personnes âgées lorsqu'elles sont appliquées sur de grandes surfaces.
Parmi les médicaments de la troisième classe, on peut distinguer un groupe de corticostéroïdes fluorés. Selon les données, une analyse pharmaco-économique de l'utilisation de ces médicaments (mais pas dans le psoriasis), qui consiste à étudier le rapport prix/sécurité/efficacité, a révélé des indicateurs favorables pour le valérate de bétaméthasone - développement rapide de l'effet thérapeutique, traitement à moindre coût. .
Lors du traitement du psoriasis, vous devez commencer par des médicaments plus légers et, en cas d'exacerbations répétées et d'inefficacité des médicaments utilisés, administrer des médicaments plus puissants. Cependant, la tactique suivante est populaire parmi les dermatologues américains : d'abord, un GCS fort est utilisé pour obtenir un effet rapide, puis le patient est transféré vers un médicament modéré ou faible pour un traitement d'entretien. Dans tous les cas, les médicaments puissants sont utilisés à courtes doses et uniquement dans des endroits limités, car les effets secondaires sont plus susceptibles de se produire lorsqu'ils sont prescrits.
En plus de cette classification, les médicaments sont divisés en médicaments fluorés, difluorés et non fluorés de différentes générations. Les corticostéroïdes non fluorés de première génération (acétate d'hydrocortisone) sont généralement moins efficaces que les corticostéroïdes fluorés mais sont plus sûrs en termes d'effets secondaires. Aujourd'hui, le problème de la faible efficacité des corticostéroïdes non fluorés a déjà été résolu - des médicaments non fluorés de quatrième génération ont été développés, comparables en force aux corticostéroïdes fluorés et en sécurité à l'acétate d'hydrocortisone. Le problème de l'amélioration de l'effet du médicament n'est pas résolu par l'halogénation, mais par l'estérification. Cela renforce non seulement l'effet, mais vous permet également de prendre des médicaments estérifiés une fois par jour. Il s’agit des corticostéroïdes non fluorés de quatrième génération actuellement préférés pour une utilisation topique dans le psoriasis.
Les effets secondaires standards de l'utilisation locale de stéroïdes comprennent le développement d'une atrophie cutanée, d'une hypertrichose, de télangiectasies, d'infections pustuleuses et d'effets systémiques affectant le système hypothalamo-hypophyso-surrénalien. Avec les médicaments modernes non fluorés mentionnés ci-dessus, ces effets secondaires sont réduits au minimum.
Les sociétés pharmaceutiques tentent de diversifier la gamme de formes galéniques et de produire du GCS sous forme de pommades, crèmes et lotions. La pommade grasse, formant un film à la surface de la lésion, provoque une absorption plus efficace de l'infiltration que les autres formes posologiques. La crème soulage mieux l'inflammation aiguë, hydrate et rafraîchit la peau. La base sans huile de la lotion assure une répartition facile sur la surface du cuir chevelu sans coller les cheveux.
Selon la littérature, lors de l'utilisation de mométasone pendant 3 semaines, par exemple, un effet thérapeutique positif (réduction du nombre d'éruptions cutanées de 60 à 80 %) peut être obtenu chez près de 80 % des patients. D'après V. Yu. Udzhukhu, le rapport "efficacité/sécurité" le plus favorable peut être obtenu avec l'utilisation du butyrate d'hydrocortisone. L'effet clinique prononcé lors de l'utilisation de ce médicament s'accompagne d'une bonne tolérabilité - les auteurs n'ont observé aucun effet secondaire chez aucun des patients traités, même lorsque utilisé sur le visage. En cas d'utilisation prolongée d'autres corticostéroïdes, le traitement a dû être arrêté en raison du développement d'effets secondaires. Selon B. Bianchi et N. G. Kochergin, une comparaison des résultats de l'utilisation clinique du fuorate de mométasone et de l'acéponate de méthylprednisolone a montré la même efficacité de ces médicaments lorsqu'ils sont utilisés en externe. Un certain nombre d'auteurs (E. R. Arabian, E. V. Sokolovsky) proposent une corticothérapie graduelle pour le psoriasis. Il est recommandé de commencer un traitement externe avec des médicaments combinés contenant des corticostéroïdes (par exemple, la bétaméthasone et l'acide salicylique). La moyenne la durée d'un tel traitement est d'environ 3 semaines. Vient ensuite une transition vers du GCS pur, de préférence de troisième classe (par exemple butyrate d'hydrocortisone ou furoate de mométasone).
Les patients sont attirés par la facilité d'utilisation des stéroïdes, la capacité de soulager rapidement les symptômes cliniques de la maladie, l'accessibilité et l'absence d'odeur. De plus, ces médicaments ne laissent pas de tâches grasses sur les vêtements. Cependant, leur utilisation doit être à court terme pour éviter d'aggraver l'évolution de la maladie. Avec l'utilisation prolongée de pommades stéroïdes, une dépendance se développe. L'arrêt brutal des corticostéroïdes peut entraîner une exacerbation du processus cutané. La littérature indique différentes durées de rémission après un traitement topique par corticostéroïdes. La plupart des études indiquent une rémission à court terme - de 1 à 6 mois.
Pour le psoriasis, les combinaisons d’hormones stéroïdes et d’acide salicylique sont les plus efficaces. L'acide salicylique complète l'action dermatotrope des stéroïdes grâce à ses effets kératolytiques et antimicrobiens.
Il est pratique d'appliquer sur le cuir chevelu des lotions combinées contenant des corticostéroïdes et de l'acide salicylique. Selon les auteurs, l'efficacité des médicaments combinés atteint 80 à 100 %, tandis que le nettoyage de la peau se produit très rapidement - en 3 semaines.
En conclusion, dans la pratique, le médecin doit toujours décider s'il doit utiliser exclusivement des méthodes de traitement externes ou les prescrire en association avec une thérapie systémique afin d'augmenter l'efficacité du traitement et de prolonger la rémission.






















